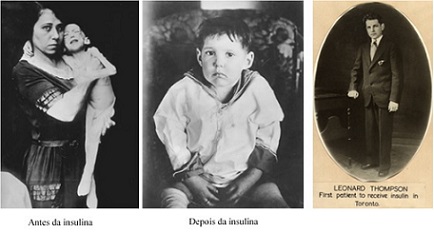
14 de novembro: Dia mundial da Diabetes. Entenda sobre essa doença
A diabetes mellitus (DM) é uma doença metabólica com diferentes causas, que consiste no aumento da glicose (açúcar) no sangue, devido a problemas com a insulina, hormônio responsável pela retirada desse açúcar da corrente sanguínea. No Egito antigo já se sabia da existência de uma doença que causava muita fome, sede, cansaço e frequente vontade de urinar. O termo ‘Mellitus’ foi criado quando se percebeu que a urina dos pacientes com esses sintomas era doce como mel. Até o ano de 1921, quando a insulina foi descoberta, a diabetes dava pouco tempo de vida para seus portadores. Este era o caso do menino Leonard Thompson, primeiro usuário de insulina não produzida por si mesmo, que aos 13 anos pesava aproximadamente 30 kg, em estado de completa inanição. Desde as primeiras doses do medicamento, Leonard teve rápida melhora, desenvolvendo-se e levando então uma vida relativamente boa. Nos dias de hoje, entre 9% a 12% da população brasileira possui diabetes. Apesar de existir tratamento seguro e disponível no Sistema Único de Saúde (SUS), essa enfermidade é ainda a maior causa de amputação de membros inferiores e cegueira adquirida, estando presente em 26% dos pacientes com insuficiência renal crônica, dentre outras doenças associadas que nos fazem compreender a importância de um enfrentamento sério à diabetes.
Como já foi dito, a diabetes consiste em uma falha relacionada ao mecanismo da insulina, hormônio produzido no pâncreas que retira o açúcar da nossa corrente sanguínea e leva para dentro das células, para servir de fonte de energia. Entretanto, existe mais de uma forma de uma pessoa tornar-se diabético. Para separar as duas formas mais comuns de diabetes chamamos de Tipo 1 e Tipo 2. A diabetes mellitus tipo 1 (DM1) é considerada uma doença autoimune, isto é, nosso sistema imunológico ataca nosso pâncreas, levando esse a não produzir mais insulina. Esse tipo de diabete é mais frequentemente diagnosticada em crianças e adolescentes, e possui alguns fatores de risco como a predisposição genética, acometimento na infância por rubéola e outros agentes infecciosos e a introdução precoce ao leite de vaca. O desenvolvimento de DM1 não está relacionada com maus hábitos alimentares. Já a diabetes mellitus tipo 2 (DM2) é a apresentação mais comum da doença, sendo responsável por 90% dos casos de diabetes. Essa modalidade da enfermidade acontece quando nosso corpo não consegue usar corretamente a insulina produzida, ou ainda, não produz o suficiente para a quantidade de açúcar consumido. Além de fatores genéticos, esse tipo de diabetes está bastante associada aos hábitos de vida do indivíduos, sendo muito comum em pacientes obesos, sedentários e com maus hábitos alimentares, isto é, que consomem muitos doces e carboidratos (pão, massas e outros). Eventualmente, o esforço para produzir mais insulina pode levar a uma falência na produção desse hormônio pelo pâncreas, tornando o doente dependente de insulina.
Tanto a diabetes tipo 1 quanto a tipo 2 possuem sintomas similares e bastante característicos. A sede constante, associada a vontade muito frequente de urinar, fome excessiva, cansaço e desânimo, são os sintomas mais comuns desta patologia. O emagrecimento pode estar presente também, principalmente na diabetes do tipo 1, sendo um fator de alarme para um quadro mais grave da doença. O diagnóstico da diabetes considera a presença dos sintomas citados, e também a realização de exames laboratoriais como a glicemia de jejum, o teste oral de glicose e a hemoglobina glicada, que medirão, basicamente, a quantidade de açúcar presente no sangue e a capacidade do corpo de produzir insulina. O tratamento da diabete tipo 1 se dará, necessariamente, pelo uso de insulina, além de uma mudança dos hábitos de vida, como a prática de exercícios físicos e alimentação adequada, que ajudará o paciente a levar uma vida normal. O diabético do tipo 2 com frequência fará tratamentos com medicamentos, sendo o mais comum o uso de metformina, não raro, o uso de insulina será indicado também para esses pacientes, e ele terá boa melhora associando esses tratamentos à atividade física e nutrição saudável. Tanto a insulina quanto os medicamentos usados na diabetes do tipo 2 são disponibilizados pelo Sistema Único de Saúde.
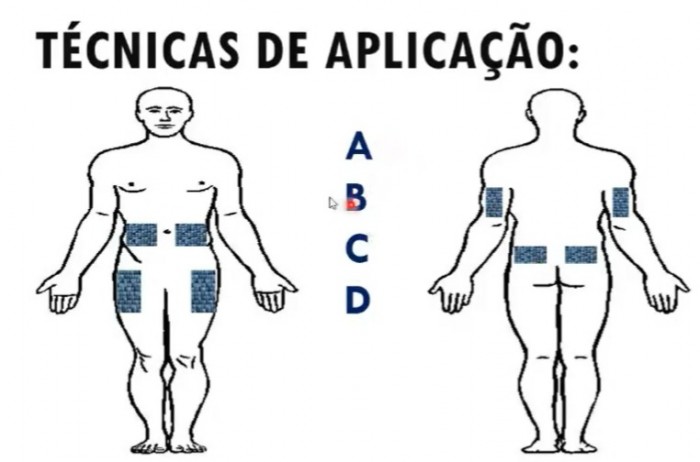
A insulina deverá ser aplicada nos locais demonstrados na figura. Alternar o local de aplicação evita danos à pele e tecidos adjacentes ao local de aplicação.
Imagem: Professor Thiago Malaquias, Acampamento da criança com Diabetes
Como já foi destacado, apesar de serem quadros sem cura, ambos os tipos de diabetes mellitus possuem tratamento que devolverá vida saudável ao paciente. Entretanto, é importante citar que não combater adequadamente essa enfermidade poderá trazer graves consequências para o indivíduo. O acontecimento agudo mais comum em doentes com DM1 (mas que também pode acontecer na DM2) é a cetoacidose diabética, quadro grave que precisa ser tratado na emergência hospitalar, que causa náuseas, confusão mental, dor abdominal e pode levar a morte. Além disso, diversas doenças surgem em pacientes não tratados por longo período de tempo, dentre essas está a retinopatia diabética, que pode levar a cegueira, a nefropatia, fazendo com que os rins do paciente não funcionem adequadamente, podendo tornar o indivíduo dependente de hemodiálise. A diabetes é também a principal causa de amputação de membros inferiores, e está associada a maior risco de problemas cardíacos e acidentes vasculares cerebrais (AVC’s).
O mito – Comer doce leva ao diabetes. A verdade – Para ter diabetes é preciso ter predisposição genética à doença e outras associações, como obesidade, sedentarismo e histórico familiar. Portanto, consumir açúcar exclusivamente, não leva à doença. Mas para quem tem diabetes, certamente há necessidade de moderar esse consumo.
O mito – É possível curar o diabetes. A verdade – Existem vários estudos sérios para achar a cura, mas nada ainda que possa ser afirmado, por isso, fique atento a promessas milagrosas.
O mito – O uso de insulina leva a cegueira. A verdade — Como já mencionado, a diabetes descontrolada pode levar sim a quadros de cegueira, mas essa nada tem a ver com o uso de insulina.
O mito – A aplicação de insulina é muito dolorosa. A verdade — Não, as agulhas desenvolvidas para aplicação de insulina são bastante pequenas, o que diminui substancialmente o sofrimento do paciente que precisa fazer uso de insulina.
O mito – Existe um limite máximo de insulina para usar. A verdade – O tratamento será adaptado para cada indivíduo.
O mito – Insulina vicia. A verdade – Não, a diabetes é uma doença crônica, logo, é frequente que o uso seja para toda a vida, entretanto, isso nada tem a ver com vício.
A HISTÓRIA do diabetes. Sociedade brasileira de Endócrinologia e Metabologia, 17 de junho de 2014. Disponível em: <https://www.endocrino.org.br/historia-do-diabetes/>. Acesso em: 13 de novembro de 2020.
VILAR, Lúcio; KATER, Claudio Elias (Coord.). Endocrinologia clínica. Rio de Janeiro: Guanabara Koogan, 2016. xix, 1053 p.